In einer Welt, die von ständiger Erreichbarkeit, hohem Leistungsdruck und permanenter Reizüberflutung geprägt ist, leiden immer mehr Menschen unter chronischem Stress, Angststörungen oder einem Gefühl der inneren Unruhe. Während traditionelle Therapieansätze oft auf kognitive Prozesse und Verhaltensänderungen fokussieren, rückt in den letzten Jahren ein fundamentaler Aspekt menschlicher Gesundheit und Wohlbefindens immer stärker in den Vordergrund: der Körper.
Eine zentrale Rolle in der Verbindung zwischen Körper und Psyche spielt unser autonomes Nervensystem. Das autonome Nervensystem steuert alle unwillkürlichen Körperfunktionen wie Herzschlag, Atmung, Verdauung und Hormonausschüttung und ist sowas wie unser biologisches Kontrollsystem. Die Erkenntnis, dass unser Nervensystem nicht nur passive Reaktionen auf äußere Umstände zeigt, sondern aktiv reguliert und trainiert werden kann, revolutioniert sowohl die therapeutische Praxis als auch die persönliche Entwicklungsarbeit.
Die Revolution der Polyvagal-Theorie
Die Polyvagal-Theorie, die Stephen Porges in den 1990er Jahren entwickelte, veränderte unser Verständnis davon, wie das autonome Nervensystem funktioniert und wie es unser Verhalten, unsere Emotionen und unsere sozialen Interaktionen beeinflusst. Frühere Modelle betrachteten das autonome Nervensystem als einfaches Zwei-Komponenten-System aus Sympathikus und Parasympathikus, wobei der Sympathikus den Körper auf Aktivität und Stress vorbereitet, während der Parasympathikus eher zu Ruhe, Erholung und Regeneration beiträgt. Porges entdeckte, dass der Vagusnerv, ein wesentlicher Bestandteil des Parasympathikus und bekannt als zentraler Hirnnerv, selbst aus zwei verschiedenen Ästen besteht, die evolutionär unterschiedliche Funktionen erfüllen.
Der Vagusnerv verbindet das Gehirn mit nahezu allen wichtigen Organen des Körpers. Dabei unterscheiden wir heutzutage den dorsalen Vagus, der evolutionär älter ist und primitive Überlebensstrategien wie Totstellen oder einen Shutdown aktiviert, und den ventralen Vagus, der evolutionär jünger ist und für soziale Verbindung, Kommunikation und ein Gefühl von Sicherheit verantwortlich ist. Diese Entdeckung erklärt, warum Menschen in extremen Stresssituationen nicht nur kämpfen oder fliehen, sondern manchmal auch völlig abschalten.
Die drei Zustände des autonomen Nervensystems nach der Polyvagal-Theorie bilden eine Hierarchie, die sich evolutionär entwickelt hat. Sie können vereinfacht mit einer Ampel beschrieben werden:
- Grün = Reguliert, in Sicherheit (Ventraler Vagus). Du fühlst dich sicher und entspannt, hast das Gefühl in Balance zu sein, hast Zugriff auf deine Ressourcen und kannst bewusst und überlegt handeln. Du bist offen für soziale Kontakte und in der Lage, kooperativ und empathisch zu sein und auch Probleme durch Kommunikation und Kooperation zu lösen.
- Gelb = Mobilisierung, Kampf oder Flucht (Sympathikus). Du bist in einem Zustand, der von Leistungsfähigkeit bis Alarmbereitschaft reicht. Die Herz- und Atemfrequenz steigt. Du fühlst dich energetisiert, unruhig, aggressiv oder ängstlich und handelst zunehmend impulsiv anstatt überlegt. Manchmal kann dieser Zustand bei einer Übererregung auch in einer Handlungsunfähigkeit enden.
- Rot = Überforderung, Shut-Down (Dorsaler Vagus). Du bist im Notfallmodus, fühlst dich überwältigt, dissoziiert oder vielleicht sogar körperlich oder emotional gelähmt. Deine Herzrate sinkt, du atmest kaum noch. Dieser Zustand wird bei extremer Gefahr oder extremer Erschöpfung aktiviert.
Langfristig wünschen wir uns möglichst viel Zeit im grünen Zustand zu verbringen. Denn dieser Zustand unterstützt unsere Kreativität, unsere Fähigkeit zur Stressbewältigung, er stärkt das Immunsystem. In diesem Zustand können wir ein glückliches, gesundes Leben führen. Gleichzeitig wird uns das Leben immer wieder vor Herausforderungen stellen, die uns in den gelben Zustand bringen. Kurze Perioden sind vollkommen normal und manchmal sogar notwendig, damit wir adäquat reagieren können. Nimmt die Häufigkeit und Dauer dieser jedoch zu, kommen wir irgendwann in einen Zustand von chronischem Stress, der sich nachteilig auf unsere Gesundheit auswirkt. Bemerkbar macht sich das z.B. durch Schlafstörungen, Verdauungsprobleme oder Angstzustände. Es ist also wichtig, nach stressigen Phasen immer wieder in den grünen Zustand zurückzukehren, um Erholung zu ermöglichen. Je besser wir unser Nervensystem kennen und geübt haben, es zu regulieren, desto leichter wird uns das auf Dauer fallen.
Der rote Zustand kann als Schutzmechanismus in akut bedrohenden Situationen eintreten, in denen Kampf oder Flucht keine Option sind wie z.B. bei Unfällen, Angriffen oder ähnlichem. Der Zustand schützt uns davor, starke Schmerzen zu empfinden und kann durch eine „Notabschaltung“ die Wahrnehmung verringern. Ist die Gefahr gebannt, reguliert unser Körper sich normalerweise alleine und wir können zu einem Gefühl von Sicherheit zurückkehren.
Neuroception: Die unbewusste Bewertung von Sicherheit
Die spannende Frage ist nun, woher weiß unser Nervensystem, in welchen Zustand es wechseln muss. Dafür prägte Porges den Begriff Neuroception. Neuroception beschreibt den unbewussten Prozess, durch den unser Nervensystem ständig die Umgebung auf Sicherheit oder Bedrohung scannt. Diese Bewertung findet unterhalb der Bewusstseinsschwelle statt, sodass wir diese weder mitbekommen noch wirklich Einfluss darauf haben.
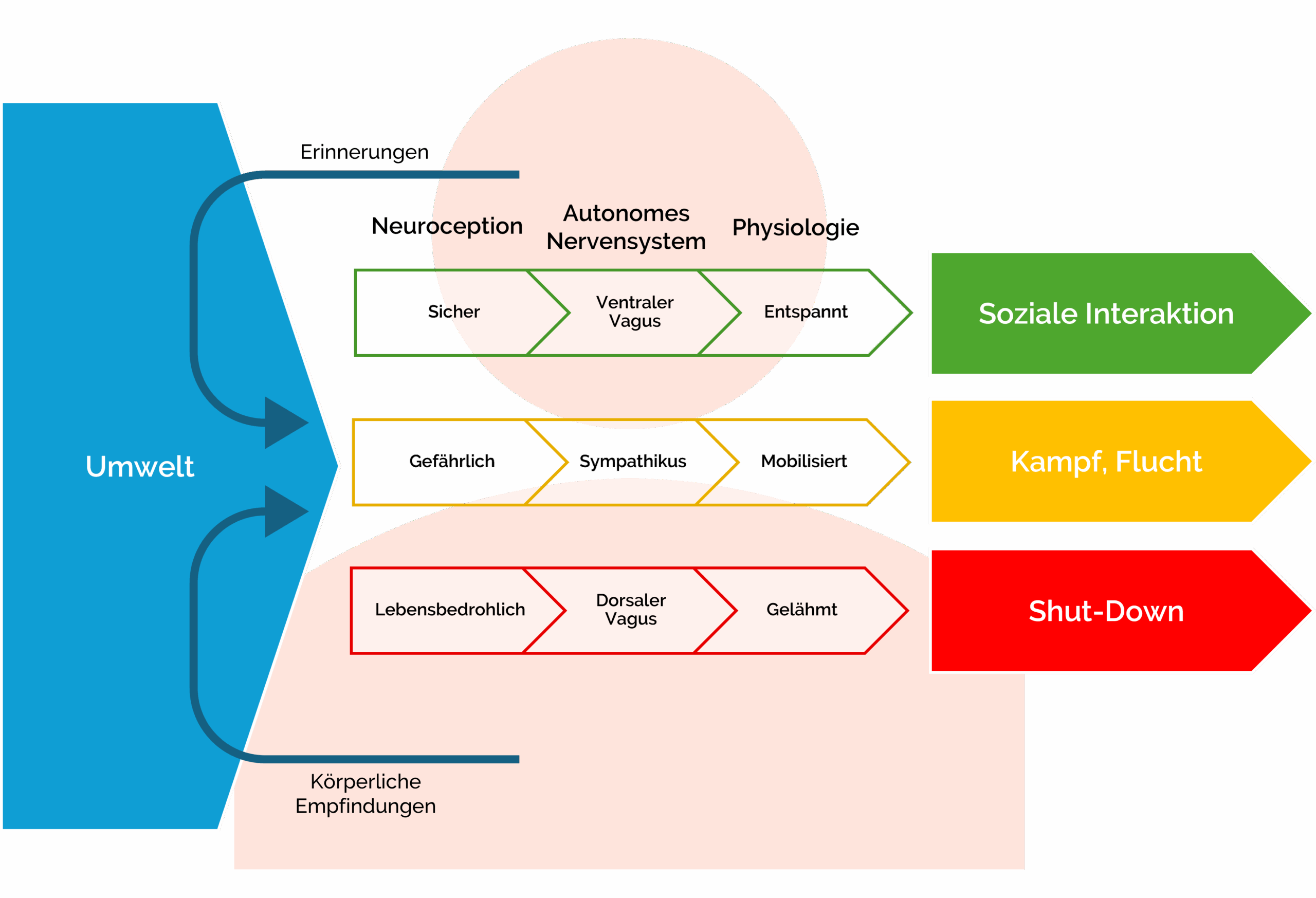
Forschungen zeigen, dass unser Nervensystem innerhalb von Millisekunden Informationen aus der Umgebung verarbeitet und entscheidet, ob wir uns in Sicherheit befinden oder nicht. Diese Entscheidung basiert auf einer Vielzahl von Faktoren: Gesichtsausdrücke anderer Menschen, Tonfall der Stimme, Körperhaltung, aber auch subtile Umgebungsreize wie Licht, Geräusche oder sogar Gerüche. Menschen mit Traumaerfahrungen haben oft eine überaktive Neuroception, die ständig Bedrohungen wahrnimmt, auch wenn objektiv keine Gefahr besteht. Dies erklärt, warum rationale Argumente alleine oft nicht ausreichen, um Angst oder Stress zu reduzieren.
Die Wissenschaft der Nervensystemregulation
Die wissenschaftliche Forschung zur Nervensystemregulation hat in den letzten zwei Jahrzehnten exponentiell zugenommen und beeindruckende Erkenntnisse hervorgebracht. Studien zeigen, dass die Herzratenvariabilität ein starker Prädiktor für körperliche und psychische Gesundheit ist. Menschen mit höherer Herzratenvariabilität, d.h. deren Herz und Nervensystem schneller reagiert und anpassungsfähig ist, sind in der Lage schneller von einem entspannten Zustand zu hoher Aktivität zu wechseln und umgekehrt. Das wiederum führt zu einer besseren Stressresilienz, emotionaler Regulation und kognitiver Flexibilität.
Eine wegweisende Studie von Thayer und Lane aus dem Jahr 2009 demonstrierte den Zusammenhang zwischen Herzratenvariabilität und präfrontaler Kortex-Aktivität. Der präfrontale Kortex, verantwortlich für Exekutivfunktionen wie Aufmerksamkeit, Arbeitsgedächtnis und emotionale Regulation, steht in direkter Verbindung mit dem Vagusnerv. Diese Verbindung erklärt, warum Menschen in chronischem Stress oft Schwierigkeiten mit Konzentration, Entscheidungsfindung und emotionaler Kontrolle haben.
Weitere Forschungen von Porges und seinen Kollegen zeigen, dass die Aktivierung des ventralen Vagus nicht nur psychologische Vorteile hat, sondern auch messbare physiologische Veränderungen bewirkt. Dazu gehören eine verbesserte Immunfunktion, reduzierte Entzündungsmarker, bessere Verdauung und stabilere Blutzuckerwerte. Diese Erkenntnisse unterstreichen die ganzheitliche Natur der Nervensystemregulation und ihre Bedeutung für die Gesamtgesundheit.
Trauma und das dysregulierte Nervensystem
Traumatische Erfahrungen hinterlassen tiefe Spuren im Nervensystem und können zu chronischer Dysregulation führen. Die Forschung von Bessel van der Kolk, einem der führenden Traumaforscher, zeigt, dass Trauma nicht nur psychologische Symptome verursacht, sondern das gesamte autonome Nervensystem verändert. Menschen mit Traumaerfahrungen leben oft in einem Zustand chronischer Hypervigilanz oder, im Gegenteil, in emotionaler Taubheit und Dissoziation.
Die Polyvagal-Theorie bietet eine neue Perspektive auf Traumasymptome, indem sie diese als adaptive Überlebensstrategien des Nervensystems versteht. Flashbacks, Panikattacken, emotionale Taubheit oder soziale Isolation sind aus dieser Sicht nicht pathologische Zustände, sondern Versuche des Nervensystems, mit überwältigenden Erfahrungen umzugehen. Dieses neue Verständnis eröffnet neue therapeutische Ansätze, die auf Regulation statt auf Symptombekämpfung fokussieren.
Studien zeigen, dass traditionelle Gesprächstherapie alleine bei schweren Traumata oft nicht ausreicht, da das dysregulierte Nervensystem die Fähigkeit zur rationalen Verarbeitung beeinträchtigt. Körperorientierte Ansätze, die direkt mit dem Nervensystem arbeiten, erweisen sich als besonders effektiv. Eine Studie von van der Kolk aus dem Jahr 2014 zeigte, dass Yoga bei der Behandlung von posttraumatischer Belastungsstörung genauso wirksam war wie etablierte Therapiemethoden, jedoch mit weniger Nebenwirkungen und höherer Akzeptanz bei den Patienten.
Nervensystemregulation in der therapeutischen Praxis
Die Integration der Polyvagal-Theorie in die therapeutische Praxis erfordert ein Umdenken von symptomfokussierten zu regulationsfokussierten Ansätzen. Anstatt primär auf die Veränderung von Gedanken oder Verhaltensweisen zu zielen, steht die Wiederherstellung der Nervensystemflexibilität im Vordergrund. Dies bedeutet, dass gute Therapeuten lernen, die autonomen Zustände ihrer Klienten zu erkennen und entsprechend zu intervenieren.
Ein Klient im dorsalen Vagus-Zustand, der sich abgeschaltet und hoffnungslos fühlt, benötigt andere Interventionen als ein Klient im sympathischen Zustand, der ängstlich und hyperaktiv ist. Für den ersten Klienten könnte sanfte Bewegung oder rhythmische Aktivitäten hilfreich sein, um das System wieder zu aktivieren, während der zweite Klient von beruhigenden, erdenden Techniken profitieren würde.
Die therapeutische Beziehung selbst wird zu einem Instrument der Nervensystemregulation. Durch Co-Regulation, einen Prozess, bei dem das regulierte Nervensystem des Therapeuten dem dysregulierten System des Klienten Stabilität bietet, können tiefgreifende Heilungsprozesse eingeleitet werden. Diese Co-Regulation geschieht oft nonverbal durch Präsenz, Atemrhythmus, Tonfall und Körperhaltung des Therapeuten.
Das Nervensystem im Coaching nutzen
Im Kontext von Coaching eröffnet das Verständnis der Nervensystemregulation völlig neue Möglichkeiten für nachhaltige Veränderung und Leistungsoptimierung. Viele Coaching-Ziele, wie verbesserte Kommunikation, erhöhte Kreativität, bessere Entscheidungsfindung oder Stressmanagement, sind direkt mit dem Zustand des autonomen Nervensystems verbunden. Ein Coach, der die Prinzipien der Polyvagal-Theorie versteht, kann seinen Klienten helfen, optimale Leistungszustände zu erreichen und aufrechtzuerhalten.
Forschungen im Bereich der Peak Performance zeigen, dass Spitzensportler und erfolgreiche Führungskräfte oft eine außergewöhnlich gute Nervensystemregulation aufweisen. Sie können schnell zwischen verschiedenen autonomen Zuständen wechseln, je nachdem, was die Situation erfordert: hohe Aktivierung für Leistung und schnelle Entspannung für Regeneration. Diese Fähigkeit kann durch gezieltes Training entwickelt werden.
Drei praktische Übungen für die Nervensystemregulation im Alltag
Die Theorie ist das eine, die praktische Anwendung das andere. Hier sind drei konkrete Techniken, die du im Alltag nutzen kannst, um dein Nervensystem zu regulieren und die Selbstwahrnehmung zu schärfen:
Die 5-4-3-2-1-Technik hilft bei akuter Übererregung. Benenne fünf Dinge, die du siehst, vier Dinge, die du hörst, drei Dinge, die du fühlst, zwei Dinge, die du riechst, und eine Sache, die du schmeckst. Diese Übung aktiviert den präfrontalen Kortex und bringt dein System zurück in die Gegenwart.
Summen oder Singen gehören zu den einfachsten Methoden der Parasympathikus-Aktivierung. Die Vibrationen, wenn du summst oder singst, stimulieren direkt deinen Vagusnerv. Bereits fünf Minuten bewusstes Summen können eine messbare Entspannungsreaktion auslösen.
Klopftechniken helfen, den eigenen Körper und die Grenzen des Ich zu spüren. Klopfe mit den Fingerspitzen leicht den Kopf und das Gesicht ab. Am restlichen Körper kannst du auch die Handflächen nehmen. Klopfe von oben nach unten mit einem Druck, der für dich angenehm ist.
Die Zukunft der körperorientierten Arbeit
Die Forschung zur Nervensystemregulation steht noch am Anfang, aber die bisherigen Erkenntnisse sind vielversprechend. Neue Technologien wie Herzratenvariabilitäts-Messgeräte, Neurofeedback-Systeme und sogar Smartphone-Apps ermöglichen es Menschen, ihre autonomen Zustände in Echtzeit zu überwachen und zu beeinflussen. Diese Entwicklungen vereinfachen den Zugang zu nervensystemorientierter Arbeit und machen sie für eine breitere Bevölkerung verfügbar.
Gleichzeitig wächst das Bewusstsein dafür, dass Nervensystemregulation nicht nur ein individuelles, sondern auch ein kollektives Phänomen ist. Familien, Teams und ganze Organisationen können dysregulierte oder regulierte Nervensystemzustände teilen. Diese Erkenntnis führt zu neuen Ansätzen in der Familientherapie, Teamdynamik und Organisationsentwicklung.
Dein Nervensystem ist der Schlüssel zu deinem emotionalen Wohlbefinden, deiner Beziehungsfähigkeit und deiner Resilienz gegenüber den Herausforderungen des Lebens. Achte doch in den nächsten Tagen einmal darauf, in welchem Zustand sich dein Nervensystem in verschiedenen Situationen befindet. Ein erster Schritt in Richtung Regulation ist die Wahrnehmung des Ist-Zustandes deines Körpers. Wenn du bemerkst, dass dein Nervensystem aus der Balance ist, probiere die drei praktischen Übungen aus. Im nächsten Teil stellen wir dir das Stress-Toleranzfenster vor. Wenn du praktisch erleben möchtest, wie du dein Nervensystem in Balance bringen kannst, legen wir dir unseren Workshop Körpertherapie & Breathwork ans Herz. Und wenn du als Coach oder in ähnlichen Settings arbeitest, erfährst du in unserem Seminar Nervensystem-orientiertes Coaching, wie du die Polyvagal-Theorie in die Praxis transferierst.
Quellen:
van der Kolk, B. A., Stone, L., West, J., Rhodes, A., Emerson, D., Suvak, M., & Spinazzola, J. (2014). Yoga as an adjunctive treatment for posttraumatic stress disorder: A randomized controlled trial. The Journal of Clinical Psychiatry.
Thayer, J. F., & Lane, R. D. (2009). Claude Bernard and the heart–brain connection: Further elaboration of a model of neurovisceral integration. Neuroscience & Biobehavioral Reviews, 33(2), 81-88.













0 Kommentare